ПАП: Паллиативная медицина, пожалуй, самая пессимистичная область медицины.
Кандидат наук. Томаш Дзержановский: Я абсолютно не согласен. Мы спасаем каждый день жизни от смерти и делаем последний период жизни больного не только сносным, но иногда даже лучшим периодом его жизни. Смерть и умирание — трудные дела, но помните, пожалуйста, что медицина вообще занимается человеческими страданиями и их лечением на разных этапах жизни и с разными страданиями, с различными заболеваниями, которые часто заканчиваются летально. Однако эти последние недели, последние дни жизни могут быть для больного не только терпимыми, но и чудесными. Элизабет Кюблер-Росс, американский врач швейцарского происхождения, известна своей новаторской книгой «Беседы о смерти и умирании». В 1960-е, 1970-е и даже 1980-е годы она исследовала потребности больных в период умирания и называла умирание последней стадией развития.
Действительно, это этап, на котором страдания могут высвободить внутренние ресурсы, которые заставят человека посвятить себя делу своей жизни и примириться со своими близкими. Волшебный ключ к тому, чтобы это произошло, — заставить человека не страдать в это время или уменьшить его страдания до такой степени, чтобы они были просто терпимы. Создайте ему пространство, чтобы он мог поразмышлять о своей жизни, подвести итоги и найти смысл своих страданий и существования. Чтобы он мог найти в умирании, в смерти вторую обложку книги своей жизни.
ПАП: Люди подавляют смерть и умирают от сознания. Они не хотят об этом думать.
Т.Д.: Наша культура создана для подавления смерти и умирания, страдания в целом, потому что это утилитарная культура гедонизма. Жизнь в ней стоит того, чтобы ее прожить только в том случае, если ты можешь извлечь из нее максимум пользы, и тем не менее Виктор Франк, великий австрийский экзистенциалист и психиатр, создатель логотерапии (психотерапевтического метода, направленного на размышления о смысле жизни), говорил, что не только жизнь, полная переживаний, имеет смысл, но также и наполнена страданием, потому что, если жизнь вообще имеет какой-то смысл, в ней также должны быть страдание и умирание, которые являются имманентными элементами жизни. Вот почему мы познаем смысл существования, мира, жизни, своей личности не только через приятные моменты – страдание – это еще и шанс познать истинный смысл существования. Человек боится смерти, это очевидно, потому что смерть и страдания – это зло, но мы здесь для того, чтобы облегчить эти страдания.
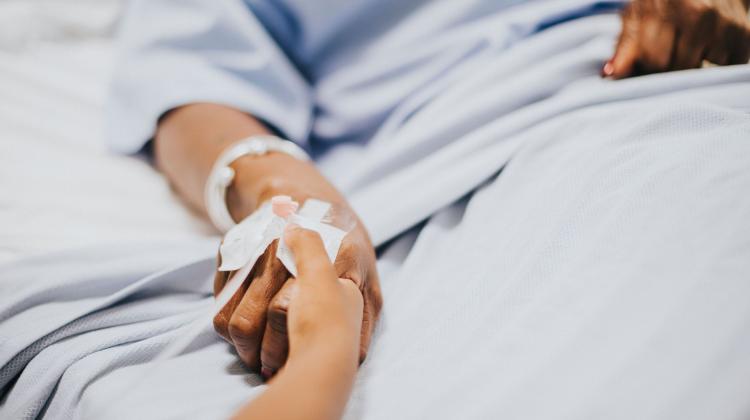
ПАП: Вы открыли и возглавляете Клинику паллиативной медицины при Университетском клиническом центре Варшавского медицинского университета с декабря, хотя официальное ее открытие состоится 4 апреля. Скажите, пожалуйста, какие пациенты приходят в клинику?
Т.Д.: Паллиативная помощь охватывает пациентов на последних стадиях потенциально опасного для жизни или ограничивающего жизнь заболевания. Чаще всего это рак или некоторые неврологические заболевания, например, боковой амиотрофический склероз, рассеянный склероз или спинальная мышечная атрофия. Это также конечные стадии некоторых органных нарушений, например терминальной стадии дыхательной недостаточности. Самое главное, чтобы эти больные обращались в клинику тогда, когда уход в домашних условиях невозможен, когда больной требует, например, интенсивного симптоматического лечения и опыта. Естественно, дом – лучшее место для пациента, особенно когда он умирает. Однако когда нет опекунов, когда требуется несколько доз лекарств в день, его состояние очень тяжелое, ему потребуется стационарный уход - в хосписе или в отделениях паллиативной медицины, как в клинике, которой я руковожу уже четыре месяца.
ПАП: Как долго пациенты остаются в клинике?
Т.Д.: В отделении паллиативной медицины средняя продолжительность пребывания составляет семь дней, а в стационарных хосписах – до четырех недель. Принимаю очень тяжелых пациентов, в очень тяжелых клинических состояниях, например, при злокачественной кишечной непроходимости, могу улучшить качество их жизни, что является основной целью паллиативной помощи, но и продлить жизнь, что является дополнительным эффектом для пациента и его или ее близких.
У нас также есть пациенты с одышкой, жидкостью в плевре или брюшине, т. е. с асцитом или асцитом, или пациенты с болью, которая еще не прошла. Очень часто мы назначаем обезболивающее лечение и отправляем пациентов домой. Часто это пациенты с хорошим прогнозом с точки зрения выживаемости, но с такими последствиями заболевания, как боль или другие неизлечимые страдания.
ПАП: То есть ваш пациент не умирает в среднем через семь дней?
Т.Д.: Совсем нет. Конечно, большинство пациентов, около 80% из которых мы принимаем, - это те, кто находится в конечной стадии заболевания, потому что они были направлены к нам слишком поздно - они страдали неоправданно, их страдания можно было облегчить раньше, т.к. пациент продолжал бы жить дома. К сожалению, они приходят к нам даже в последний день своей жизни... Но мы чувствуем свою миссию и я вам скажу, что если кто-то должен позаботиться об этих самых раненых, самых страдающих людях, то мы лучше всех к этому подготовлены. .
Однако есть также пациенты с диагнозом рак, которым нужна симптоматическая защита, или у них просто пневмония, и мы их лечим, лечим и отпускаем.
ПАП: Вы и врачи, работающие в клинике, разговариваете со своими пациентами о смерти?
Т.Д.: Для пациента период кончины обычно менее болезненный, чем для его близких. Даже когда пациент смиряется с тем, что смерть близка и неизбежна, семья продолжает бунтовать и выживать.
Обычно этих разговоров много и они нелегки для врача, который их ведет, потому что они наполнены страданием, к ним трудно быть бесчувственным. Но и к этому можно подготовиться. Я провожу тренинги для врачей, специализирующихся на паллиативной медицине, и для студентов, чтобы подготовить их к трудным беседам, сообщению неблагоприятных новостей, сохранению разумной надежды. Поэтому, конечно, мы разговариваем с пациентами.
ПАП: Рассказывают ли вам пациенты о своем страхе? Потому что я часто слышу и чувствую подобное, что люди боятся не самой смерти, а самого процесса умирания.
Т.Д.: Вот что сказала Элизабет Кюблер-Росс: смерть сама по себе не является проблемой для человека. Он боится только смерти и связанной с ней безнадежности и изоляции. Поэтому мы стараемся сделать так, чтобы человек, вступающий в период умирания, не чувствовал себя одиноким. И она не чувствует себя одинокой, если о ней заботится бригада медсестер, медицинских работников и врачей или, при необходимости, психолога. И, конечно, близкие люди, но если они и пропали, то это немедицинские волонтеры.
Думаю, для нас это хорошо, потому что мы получаем благодарность от родственников пациентов. Это подтверждают и многочисленные пожертвования и выплаты на счет поддерживающей нас ассоциации. Родственники часто говорят, что им повезло, что их любимый человек пришел к нам, а не в бездушный коридор с ширмой, потому что самая страшная смерть – за ширмой, в коридоре, одна, без близких людей. У нас нет ограничений на доступ к пациентам. Мы стараемся, чтобы нас сопровождали самые близкие люди.
ПАП: Есть ли конкретный случай пациента, который вам особенно запомнился и который по какой-то причине стал для вас важным?
Т.Д.: Я не хочу говорить об отдельных пациентах, это слишком интимные вопросы. Потому что что можно сказать о человеке, который, например, не может испражняться, которому установлены различные дренажи для облегчения работы пищеварительного тракта, который лежит неделями и ждет смерти? Я не могу говорить ни о одном из моих пациентов, не раскрывая подробностей, которые могут быть наглядными.
Однако могу сказать, что когда мы приняли в нашу клинику первого пациента, он попросил меня сфотографироваться с ним, которую можно было бы разместить в информационном листе или на нашем сайте. Он сказал, что чувствует себя здесь хорошо.
ПАП: Вы делаете все, чтобы ваши пациенты не страдали, но не кажется ли вам, что проблема боли игнорируется врачами? Часто случается, что они предполагают, что должно быть больно, и не хотят назначать обезболивающие, «потому что у пациента появится зависимость». Между тем этому человеку оставалось жить две недели.
Т.Д.: Во-первых, проблему боли нельзя игнорировать настолько, насколько некомпетентно проводятся ее диагностика и лечение – это, на мой взгляд, самая большая проблема. Второй – страх употребления сильных опиоидных препаратов, таких как морфин, оксикодон, бупренорфин, в уверенности, что у пациента может возникнуть зависимость. Правильное применение опиоидных препаратов у пациента с болью редко приводит к привыканию. К этому даже не нужно добавлять короткую прогностическую выживаемость. Да, у нас тоже есть пациенты, зависимые от различных психоактивных веществ, ведь люди не святые, есть люди с зависимостями, например, к алкоголю. Им потребуются более высокие дозы опиоидных препаратов, но мы прекрасно с этим справимся.
Еще одной проблемой, связанной с отсутствием лечения боли в Польше, является неправильный подход к боли. Его лечение пытаются осуществить в соответствии с постановлением, которое было объявлено в августе прошлого года и касается обязательства диагностировать боль с использованием очень плохо составленного опросника. Само постановление является входом в искусство медицины, министру просто глупо навязывать, как следует проводить диагностику и какие шкалы использовать. Это абсурдное регулирование приводит к дальнейшему разочарованию среди медицинских работников, которые вынуждены брать еще больше документов. Каждый врач в Польше, имеющий право заниматься своей профессией, имеет право назначать любые опиоидные препараты, и если он имеет договор с Национальным фондом здравоохранения или работает в учреждении, имеющем такое соглашение, он имеет право назначать эти препараты. лекарства в возмещение.
Чтобы не заполнять эти бумаги, врачи избегают выписывать обезболивающие, говоря, что у них нет специальных рецептов. Особых рецептов больше нет, потому что все электронное. Многие объясняют, что не могут их прописать, потому что не имеют на это права. Не правда. Каждый врач не только имеет право, но даже обязан назначать обезболивающие, а нелечение боли рассматривается в Европе наравне с пыткой.
К боли следует относиться умело. Вам просто нужно тренироваться. Вместе с профессором Александрой Чалковской-Рыш мы регулярно проводим онлайн-обучение как для семейных врачей, так и для специалистов по лечению боли, следующее будет в апреле. Каждый врач имеет 99% шанс на излечение. случаи боли.
ПАП: Прежде чем прописать пациенту опиоиды, должен ли врач заполнить эти несколько страниц анкеты?
Т.Д.: Ему придется, вне зависимости от того, пропишет он обезболивающее или нет, и что еще хуже, анкета – полная ерунда. Даже в клинике паллиативной медицины, где мы используем более продвинутые шкалы, адаптированные к состоянию пациента, нам всё равно приходится дополнять «что-то», введенное министром. Если врач захочет помочь пациенту, приемы станут длиннее, как и очереди. А может быть, врач хочет оградить себя от этой ерунды, поэтому скажет, что он «не имеет права» выдавать такой рецепт или что у него закончились специальные бланки. Я написал министру, чтобы он отменил это постановление, потому что оно плохое и непродуманное. Я не получил ответа.
Интервью: Мира Суходольска (ПАП)
Наука в Польше
мир/рал/кос/